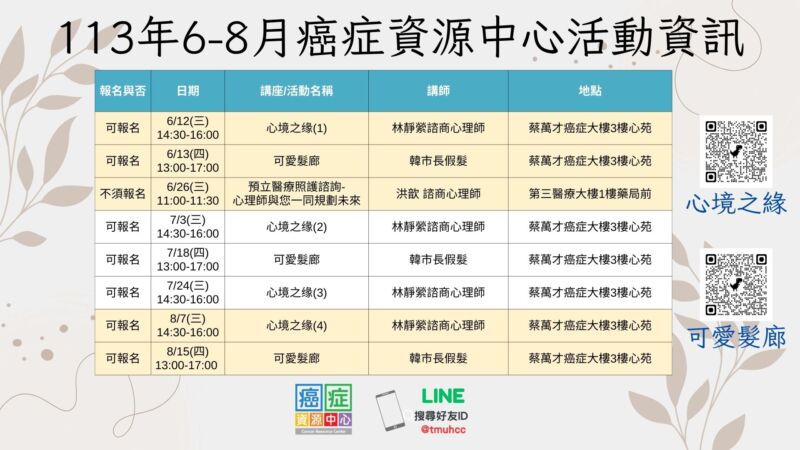
(一)活動時間:113.06.05(三)10:00~11:30 (二)活動地點:8A病房交誼廳 (三)活動對象:以本院8A血腫科病房及安寧病房之病友及其家屬為主 (四)活動內容:國樂表演、發放一口粽
臺北市立萬芳醫院:初罹癌病友醫學講座
鄭雅瑋2024-05-23T09:39:43+00:00(一)活動時間:113.05.30(四)09:00~12:00 (二)活動地點:萬芳醫院五樓507會議室 (三)活動對象:以初診斷罹患癌症病友或其家屬優先,額滿為止。 【註: 108年(含)以後確診為癌症者,不限本院癌症病友或家屬】 (四)報名連結網址:https://forms.gle/jZU5ZApKmvKUHZyP9
嘴破好不了、口腔有腫塊?小心是口腔癌前狀態
鄭雅瑋2024-05-20T08:52:49+00:00(文/許彤年主治醫師-雙和醫院口腔顎面外科) 根據衛生福利部國民健康署於2020年底最近一次的公告顯示,口腔癌是10大癌症中的第5名,也是男性10大癌症中的第4名,如2018年就約有7,000名男性確診口腔癌。 事實上,口腔癌是最容易預防的癌症之一,可藉由定期口腔黏膜檢查,早期發現異常來預防及減少疾病的發生。由健保資料來分析,使用檳榔、菸、酒等刺激性物質是臺灣人罹患口腔癌的主要原因,因此,我們可以藉由減少接觸這些致癌物的刺激來預防疾病的發生。 通常口腔在發展成口腔癌之前會出現一些徵兆,像是口腔黏膜白斑、紅斑、腫塊增生、黏膜下纖維化等,稱之為口腔癌前病變或癌前狀態(precancerous lesions and conditions)。一般來說,如果有口腔潰瘍(嘴破)、口腔黏膜顏色改變、腫塊、硬塊 、出血、疼痛、顎骨病變與牙齒鬆動、吞嚥或咀嚼困難或疼痛、張口受限等症狀都可能是口腔癌的潛在風險群。【左圖:雙和醫院口腔顎面外科許彤年醫師】 口腔癌治療方面,針對較早期的癌症以手術方式為主,將病變區域盡可能地切除,包含有腫瘤廣泛性切除、頸部淋巴廓清術、缺損組織重建手術等。而晚期的癌症則以手術合併化學治療或放射線治療較為常見。一旦癌症無法手術清除,或是預後差造成生活機能嚴重喪失,則只能以化學治療或是放射性治療控制病情。 口腔癌的預防著重於遠離致癌物,保持良好口腔衛生跟定期口腔檢查。避免接觸使用菸、酒、檳榔等含致癌物的成分,避免口腔黏膜受到刺激產生病變;定期至專門的醫療院所檢查,可提早發現、提早治療,阻絕癌細胞的發展。預防勝於治療,口腔癌預防由你我做起。【右圖:口腔右頰有厚白斑、腫塊(許彤年醫師提供)】 [...]
早期大腸癌治療新利器「內視鏡黏膜下剝離術」
鄭雅瑋2024-05-17T13:30:50+00:00(文/黃彥鈞主治醫師-臺北醫學大學附設醫院大腸直腸外科主任、臺北癌症中心大腸直腸癌團隊總召集人) 大腸直腸癌是全球第3大常見癌症和第4大癌症死亡原因。預計到2030年,大腸直腸癌將導致220萬新病例和110萬人死亡。由於大多數的大腸直腸癌起源於腸壁上的腺瘤,因此透過大腸鏡檢查早期發現並切除腺瘤,在癌症預防中發揮重要作用。 近年來,隨著大腸直腸癌篩檢計畫實施,接受大腸鏡篩檢的人數增,診斷為癌前病變和早期大腸癌的患者比例也隨之增加。因此,預計患者將更頻繁地被診斷為局限於黏膜或黏膜下層,不侵犯固有肌層的早期大腸直腸癌。在過去的10年中,用於內視鏡診斷的創新光學技術被引入,使得內視鏡黏膜下剝離術(ESD),用於處理表淺腫瘤、癌前病變和早期大直腸病灶的治療提供了重大突破。隨著這些顯著的發展,大腸內視鏡治療已成為早期大腸直腸癌治療中手術切除的替代方案。以下分享一個臨床案例。【右圖:北醫附醫大腸直腸外科黃彥鈞主任】 一名51歲男性,無特別慢性病史,因大便出血就診。在外面的醫院進行大腸鏡檢查,發現直腸有一顆3公分大的瘜肉性病灶,順便做了部分瘜肉切片檢查。病理報告呈現原位癌,被建議進行低位直腸切除手術。該患者非常焦慮來到本院諮詢,詢問是否還其他處理的方式? 而最新數據顯示,近75%的新診斷大腸直腸癌處於無遠端器官轉移的癌症早期。局限於黏膜和黏膜下層的早期大腸直腸癌如可經由手術徹底切除,5年存活率大於90%,預後不錯,長久以來一直是治療的唯一方法。黏膜下層通常分為3等分(SM1, SM2, SM3)。 隨著大腸內視鏡技術的新進展,加上臺北醫學大學附設醫院率先引進最新的高解析度內視鏡機器,一種利用大腸內視鏡引導下的黏膜下剝離術的微創手術,可以提供病患較高的整塊腫瘤完整切除率,用於治療切除早期表淺大腸直腸癌,成了處理此類型病灶的另一方法。 然而,大家往往會擔心這樣微創的處理方式是否可以達到腫瘤切除上的乾淨及達到較低腫瘤復發率。根據2022年大規模多中心研究,回顧使用內視鏡黏膜下剝離術治療早期淺表大腸直腸癌的臨床和組織學特徵,並分析了長期追蹤結果。結果發現,採用ESD治癒性切除早期表淺大腸直腸癌的5年無復發率(RFS)為98.8%,這個結果是一個好的結果,因爲腫瘤復發率低。而長期追蹤這群接受治癒性ESD切除早期大腸直腸癌的患者,顯示良好的長期預後。而且接受治癒性切除的早期表淺(SM1)大腸直腸癌的癌症的腫瘤無復發率與黏膜原位癌相似。 另外在19,979多位病人的系統性統合分析中,發現內視鏡黏膜下剝離術可被視為切除早期表淺大直腸癌的另一種治療方式。即使切除完的病理報告出現以下的指標不理想: [...]
男子連日小便帶血腹痛難忍,發現原來是腫瘤破裂
鄭雅瑋2024-05-17T13:29:12+00:00(文/賴宗豪主治醫師-萬芳醫院泌尿科) 57歲的洪先生因腹部劇烈疼痛、高燒不退送來萬芳醫院急診搶救,檢查後發現膀胱裡有3公分大的腫瘤,此次因為腫瘤突發性出血,產生零星血塊導致尿液無法順利排出,造成急性尿阻塞,所幸腫瘤侵犯範圍表淺,手術刮除病灶後按時追蹤即可。 萬芳醫院泌尿科賴宗豪醫師說明,膀胱癌是泌尿系統最常見的癌症,血尿為主要症狀,不過約有80%的病人是無痛性血尿,因此不易及早發現。而其他症狀也有尿潛血、排尿疼痛、頻尿、擦拭時有血絲都是可能發生的情況,倘若腫瘤長在輸尿管出口則可能會導致腎積水,引起腰痛、下背疼痛等的情形。 膀胱癌主要可分為4期,另外還有零期及原位癌,尚未侵犯周邊組職,診療上相對容易;若處於第1期只需透過內視鏡手術刮除,輔以膀胱灌注化學藥物;而第2期以上的膀胱癌若想保留器官不全切除的話,則需考慮化學治療、放射治療或是新型免疫療法都是常見的治療方式。【左圖:萬芳醫院泌尿科賴宗豪醫師】 「即使接受合併治療,仍有近乎一半的病人歷經腫瘤再度復發的折磨」由於膀胱癌復發率高,因此在病人經濟許可的情況,療程中合併溫熱治療,能減少八成復發的機率。賴宗豪醫師說,研究證實膀胱內化療藥物搭配溫熱治療遠比單獨使用化療藥物抑制效果顯著,而萬芳醫院提供膀胱溫熱療法,腫瘤熱治療控制嫻熟,日後能造福更多病友。【右圖:膀胱癌主要可分為4期,另外還有零期及原位癌】 此外,賴醫師提醒,膀胱癌高危險因子除了家族遺傳外,長期暴露在芬香類或化學染劑的族群需特別留意,平日應多喝水、均衡飲食、保持良好作息,若頻繁血尿或解尿疼痛時,應盡早就醫檢查盡早治療。 (文章轉載自今日北醫電子報,發佈日期2022/10/15,作者joycechin)
膀胱癌治療新手術「雷射激光」能有效降低復發率
鄭雅瑋2024-05-17T13:27:25+00:00(文/賴宗豪主治醫師-萬芳醫院泌尿科) 根據國健署資料顯示,膀胱癌在泌尿器官中發生率排名第2位。膀胱癌初期最常見症狀為無痛性血尿,多數病人診斷時仍屬於非肌肉侵犯型膀胱癌,也就是第1期以內的膀胱癌,此階段膀胱癌病人的標準治療方式,為接受經尿道膀胱腫瘤刮除手術,後續透過膀胱內化學藥物或卡介苗的免疫療法,降低復發機率。 萬芳醫院泌尿科賴宗豪醫師表示,膀胱癌傳統手術方式為經尿道膀胱腫瘤刮除手術,用的是單極電燒刀,在蒸餾水的介質下對腫瘤進行刮除,較易造成腫瘤碎片飄浮於膀胱內,提高腫瘤復發的可能性;另外也因為電燒電流因素,有較高的膀胱破裂損傷的機率,可能影響組織切片中肌肉層侵犯的病理判讀。 賴宗豪醫師說明,採用雷射完整切除腫瘤是一種較新的手術方式,在生理食鹽水的介質下,以雷射激光對整顆腫瘤進行一次完整切除,雷射激光在泌尿科其他領域,如治療攝護腺肥大的經尿道攝護腺剜除手術、治療泌尿道結石的碎石等手術運用都已經非常成熟,能有效提升病人安全及手術成功率。【右圖:萬芳醫院泌尿科賴宗豪醫師】 相關研究顯示,運用雷射激光於膀胱腫瘤的完整切除手術方式,可有效減少殘餘腫瘤、提升病理組織的判讀率、降低約4成的腫瘤復發率以外,也可減少術後置放導尿管的時間並縮短住院時間,降低整體手術併發症的發生率。 賴宗豪醫師補充道,目前此種診斷治療手術方式較適用於早期的膀胱癌病人,而腫瘤的大小及位置也是攸關可否手術的因素。膀胱癌的發生率逐年升高而死亡率也不低,雖然大多為早期發現,但治療後復發率仍高,現如今經尿道內視鏡的膀胱腫瘤雷射完整切除方式,可有效降低腫瘤復發率也提升手術安全性,也是不錯的手術選項之一,建議病人在對抗疾病時,可與醫師共同討論出最合適的治療方針。 (文章轉載自今日北醫電子報,發佈日期2023/4/15,作者joycechin)
雙向化學治療、腹腔內熱化療合併轉換性治療策略,能有效提升胃癌患者的預後
鄭雅瑋2024-05-18T11:28:41+00:00(文/謝茂志主治醫師-臺北癌症中心胃癌團隊、萬芳醫院外科部) 目前雖然因為保健意識擡頭以及醫學檢查的進步,胃癌的發生率有緩步下降的趨勢。然而依據衛生福利部國民健康署最新的統計報告,胃癌為惡性腫瘤發生率排行第9位,死亡率則為第7位。其中,男性的發生率為第7,女性為第10;死亡率同為第6名。有鑑於此,胃癌影響國人健康的重要性仍不容小覷。 在胃癌的治療上,最為棘手的是新診斷的病人中有超過30%為第4期胃癌,也就是病灶具有轉移的情形。傳統上認為所有第4期胃癌的病患皆為疾病末期,無法藉由手術切除或治療,必需仰賴化學治療(化療)或放射線治療(後稱放療);而不管是化療或放療皆屬於姑息性療法的一環。外科醫師們則在面對這原先被視為不可戰勝的挑戰,日前已經有許多的文獻證據,顯示第4期的胃癌病患倘若只有單顆的肝臟轉移,在接受外科手術切除治療後,存活率有明顯的提升且生存年限也顯著延長。【左圖:臺北癌症中心胃癌團隊召集人、萬芳醫院副院長謝茂志醫師】 原先被認為單純僅是姑息療法之一的化療,其在治療第4期胃癌上的角色也越來越重要,甚至可視為一種積極治療的階段性療法。隨著分子生物的知識及藥理學的技術日新月異,化療藥物的治療效果已今非昔比。依照國際間公認治療胃癌最具權威的日本醫療學術機構2021年的胃癌治療指引以及多篇跨國的文獻顯示胃癌的轉換性治療策略(conversion therapy)或稱作輔助性外科治療(adjuvant surgery)對於有腹膜轉移的胃惡性腫瘤在治療上有長足的進步。 針對此族群的病患,先給予適當的化學治療以求後續的輔助性外科手術能夠切除原始病灶以及轉移的部位。若在化學治療後無法根除性的完整切除,適當的減低腫瘤的體積以及侵犯的範圍,對於病患的預後及生活品質也能提供明顯的改善。 在胃惡性腫瘤的化療領域中,已經知道在腹膜轉移的腫瘤雙向化學治療(bidirectional chemotherapy)比起傳統單純血液注射的化學治療,在腫瘤的控制上來得有效。此外,腹腔內熱化療(hyperthermic intraperitoneal [...]
「大腸癌」長達14年居癌症榜首,一招教您有效預防
鄭雅瑋2024-05-17T13:24:25+00:00(文/陳俊男主治醫師-萬芳醫院消化內科) 根據衛生福利部資料統計,大腸癌是目前國人發生率第一的癌症,罹患人數逐年上漲,大腸癌成了「國民癌症」,而這1、2年受疫情影響,民眾主動到醫院篩檢、追蹤的意願下降,更容易拖延治療大腸癌的黃金期,讓病情加重。 萬芳醫院消化內科陳俊男醫師透露,曾經有名42歲的女性,參加員工健檢3年來糞便潛血都陽性,但是她不曾進一步檢查確認,直到隔年因腹痛住院才發現罹患大腸癌第4期、癌細胞轉移到肝臟,即使接受治療還是在2年後不幸離世。 大腸癌主要是從腸內的腺瘤息肉逐漸癌化所致,陳俊男醫師比喻,腺瘤息肉就像小樹苗一樣任意在腸道生長,等到樹苗茁壯惡化成癌症的機會將倍增許多。而初期大腸癌並無明顯症狀,當持續出現血便、黏液便、排便習慣改變,如數日腹瀉、便秘,以及體重減輕與貧血等上述症狀時,可能是大腸癌的前兆,此時可以透過糞便篩檢與大腸內視鏡檢查,釐清排泄異狀的源頭。【左圖:萬芳醫院消化內科陳俊男醫師】 陳俊男醫師建議,年齡屆滿50歲~75歲民眾每2年1次定期糞便潛血免費篩檢,據資料指出,當民眾糞便潛血檢查陽性再到醫院做大腸內視鏡檢查時,可預防30%大腸癌發生的機率,在接受檢查後多半能找到躲藏在腸道的小息肉,此時安排手術切除息肉,是防止大腸癌發生最有效的管道,早期治療存活機率也可高達90%。【右圖:醫師建議民眾若符合大腸癌篩檢補助族群,應定期接受檢查】 所幸大腸癌是最容易從飲食及生活習慣中預防,民眾平日應多攝取蔬菜水果等高纖食物、紅肉酌量食用,可以白肉為主,陳俊男醫師強調,若民眾是高危險族群符合如大腸癌家族病史者、年齡滿50以上、肉食主義者等應特別留意定期追蹤檢查,或是符合大腸癌篩檢補助的族群可多加使用,主動預防早期發現早期診治。 (文章轉載自今日北醫電子報,發佈日期2022/08/15,作者joycechin)
腹腔鏡肝切除術用於治療肝細胞癌是安全可行的
鄭雅瑋2024-05-17T13:22:36+00:00(文/臺北醫學大學研究發展處整理) 蔡葵諺助理教授於2008年6月取得中山醫學大學醫學系學士後,至雙和醫院接受外科專科醫師訓練,並於2015年取得消化外科專科資格以及於2017年取得腫瘤外科專科;現於雙和醫院擔任一般外科主治醫師,專長為肝膽胰疾患及腫瘤治療,於2022年8月開始至本校任教,現為醫學系外科學科助理教授。 蔡葵諺主治醫師近年之研究內容主要是以臨床病患所做之一系列世代研究分析,主要是肝臟切除手術,因為隨著腹腔鏡器械的改進和手術經驗的增加,腹腔鏡肝切除術的技術難度正在逐漸得到緩解。蔡老師的研究團隊追蹤313位因肝細胞癌(HCC)於雙和醫院接受肝切除手術的患者,分析患者的人口統計學和圍手術期數據、短期手術結果和長期腫瘤學結果。然後根據TNM癌症分期系統,將患者分為特定分期的亞組進行比較。【右圖:醫學系外科學科蔡葵諺助理教授/雙和醫院外科部主治醫師】 結果共有153名患者進行了腹腔鏡肝切除術,160名患者進行了開腹肝切除術,腹腔鏡手術成果具有較少的失血、更短的手術時間、更短的住院時間和更低的併發症。總體而言,腹腔鏡肝切除術組的5年總生存率(OS)高於開腹組(78.1% vs 57.6%;p=0.002),但在特定分期的亞組分析下,則顯示兩組的5年總生存率相似(I期:82.8% vs 82.6%,p=0.845;II期:80.3% vs 69.2%,p=0.638;III期:55.6% [...]